Factores de Riesgo de Cáncer Infantil
Es responsabilidad es de todos identificar los primeros
signos o síntomas de cáncer en los niños y lograr una referencia oportuna y
“Darle a los niños con cáncer la oportunidad de curarse”. En cáncer sólo hay
una oportunidad, que es “la primera”, por lo cual cuando se evalúa y examina a
un niño por cualquier motivo, ante la presencia de síntomas o signos poco
claros y que se asocien con malignidad, hay que sospecharlos y actuar en
consecuencia para prevenir un probable diagnóstico tardío.
La gran mayoría de los errores en el diagnóstico se debe a la
falta de una anamnesis, una historia clínica y un examen físico completos, así
como a la común equivocación de no tomar en cuenta o no darle la importancia
que merece algún síntoma relatado por los padres.
En pediatría hay dos grandes grupos de neoplasias: las
hematolinfoides (leucemias y linfomas) y los tumores sólidos, dentro de los
cuales los más frecuentes son los que atacan al sistema nervioso central. Ver
tabla
Incidencia de cáncer en niños menores y mayores de 15 años de
edad, según grupos y subgrupos de la clasificación internacional.
Aún cuando no es mucho lo que se sabe acerca de
la etiología del cáncer en los niños, sí pueden mencionarse algunos factores
que han sido asociados a la aparición de algunos tipos de displasias.
Factores físicos: La radiación
ionizante origina 3% de las neoplasias, cuando se utilizaban rayos X durante el
embarazo podían ser causa de 5% de cáncer en niños.
Sustancias químicas y medicamentos: algunos
medicamentos podrían tener efectos carcinogénicos en los niños cuando son
administradas a la madre durante el embarazo; como el dietilbestrol, que se
utilizó en los años setenta. Asimismo, la exposición a plaguicidas se ha
asociado con leucemia, linfoma no Hodgkin y neuroblastoma, mientras que
solventes como el benceno representan un factor de riesgo de leucemia en niños.
El componente N-nitroso de algunos alimentos curados y el tabaco consumidos
durante el embarazo pueden inducir tumores del sistema nervioso central (SNC),
en tanto el alcohol y algunos diuréticos usados durante el embarazo han sido
vinculados a tumores en niños como neuroblastoma y Wilms. Otros medicamentos
durante el embarazo tienen relación con tumores, como la relación entre la
hidantoina y el neuroblastoma.
Factores biológicos: El virus de Epstein Barr, virus de la inmunodeficiencia humana
(VIH), hepatitis B y C, virus linfotrópico humano tipo 1 (HTLV1) y el papiloma
virus están asociados con cánceres específicos, según el virus y los tejidos
que afecta.
Factores genéticos y familiares: los tumores
embrionarios tienen dos formas de presentación: una heredada y una esporádica;
no todos son heredados, pero dentro de los que lo son, el retinoblastoma y el
tumor de Wilms bilateral son los más importantes. Por otro lado, algunos
padecimientos genéticos predisponen a padecer cáncer, como los niños con
síndrome de Down, quienes tienen una frecuencia 20 a 30 veces mayor de padecer
leucemia aguda; los niños con síndrome de Klinefelter, con un riesgo 20 veces
mayor de tener cáncer de mama y luego un riesgo 30 a 50 veces mayor de
presentar tumores de células germinales en mediastino.
Edad:
Como en cualquier enfermedad pediátrica, en el cáncer infantil hay algunos
tipos que aparecen más frecuentemente en el lactante, otros en el preescolar o
escolar y otras que son propias del adolescente. Ver cuadro.
Tipos de Cáncer más Frecuentes en los Niños
Leucemia
El
diagnóstico se puede sospechar con el cuadro hemático, que usualmente muestra
pancitopenia con o sin blastos y se confirma con aspirado de médula ósea
realizada en un servicio de oncohematología.
Grupo
de enfermedades malignas que provoca un aumento no controlado de células
sanguíneas.
La
Leucemia linfoblástica aguda (LLA) es una neoplasia caracterizada por una
proliferación no controlada de las células linfoides de la sangre y constituye
la neoplasia maligna más común en niños, de alrededor de las tres cuartas
partes de todas las leucemias de nuevo diagnóstico. En la actualidad
aproximadamente el 75 % de los niños con esta enfermedad logran curarse con los
tratamientos actuales.
El
inicio de la LLA es muchas veces insidioso, caracterizado por síntomas
inespecíficos como palidez, astenia, adinamia, febrículas, que se prolongan por
un período variable de días a meses (promedio de 2 a 3 semanas).
La
pérdida de peso es rara.
Las
manifestaciones clínicas están determinadas por la afectación a la medula ósea:
•
Síndrome anémico con palidez, adinamia, cansancio.
•
Síndrome hemorrágico con petequias, equimosis, epistaxis, gingivorragia, y
menos frecuente, sangrado de tubo digestivo.
•
Síndrome Infeccioso con fiebre, infecciones y afectación al estado general
•
El Síndrome infiltrativo con hepatoesplenomegalia, adenomegalias, y menos
frecuente, infiltración de testículos, Sistema Nervioso Central (SNC) y
riñones. Los dolores osteoarticulares frecuentes reflejan el compromiso de
huesos y pueden causar dificultad para deambular. La infiltración al SNC es
caracterizado por signos de hipertensión intracraneal muchas veces pasajero
(cefaleas, nausea, vómitos, disturbios visuales, somnolencia, o irritabilidad)
y/o afectación de los pares craneales.
Linfomas
Son
un grupo de enfermedades del sistema linfático, de crecimiento rápido. Existen
dos grandes variedades en los niños: Hodgkin y No Hodgkin.
En
los cánceres infantiles ocupan el tercer lugar en incidencia, después de las
leucemias y de los tumores del sistema nervioso central.
Clínicamente se manifiestan con signos inespecíficos de
enfermedad generalizada como anemia, febrículas, astenia, anorexia y
pérdida de peso. muy altas y tiempos potenciales de duplicación que oscilan
entre 12 horas y unos pocos días. Tal velocidad para evolucionar es la
razón por la cual al momento del diagnóstico casi dos tercios de los niños con
linfoma ya tienen la enfermedad diseminada a veces incluso a la médula ósea y
el SNC.
Los
linfomas intratorácicos, se presentan como masas mediastinales con o sin
derrame pleural, son del tipo linfoblástico y se manifiestan con síntomas de
compresión de la vía aérea (p. ej. tos), con probabilidad de síndrome de
dificultad respiratoria y compresión de vena cava superior (disfagia, disnea y
edema de cuello, cara y miembros superiores). En el caso de los linfomas
abdominales, con frecuencia son de los tipos Burkitt y no Burkitt y se
manifiestan por distensión abdominal, dolor y palpación de masas, usualmente en
cuadrante inferior derecho por lo que puede confundirse con apendicitis aguda.
El
linfoma de Hodgkin, se sitúa principalmente en el sistema linfático,
especialmente los ganglios del cuello, y su presentación clínica más usual
es linfadenopatía cervical o supraclavicular asintomática y de crecimiento
progresivo. Estos ganglios tienen una consistencia aumentada, pueden estar
adheridos a planos profundos y suelen doler cuando el crecimiento es rápido.
Entre 50 y 70% de los pacientes pueden tener compromiso mediastinal al momento
del diagnóstico, y entre 25 y 30% pueden tener síntomas como fiebre, sudoración
nocturna abundante y pérdida de peso
Tumores del sistemas central
Ocupan
el segundo lugar en incidencia de cáncer. Son los tumores sólidos más
frecuentes en la infancia, particularmente entre los 5 y 10 años de edad.
Localizados en el cerebro, cerebelo, tronco y médula espinal.
Los
tumores del SNC se pueden presentar de diferente manera, desde un cuadro
inespecífico hasta síntomas neurológicos focales, con inicio insidioso o
brusco, relacionado con la velocidad de crecimiento, localización y dimensión
del tumor. El síntoma más frecuente es la cefalea, por lo que siempre debe
hacerse un adecuado interrogatorio sobre la intensidad del dolor, horario de
presentación, factores que aumentan o disminuyen el dolor y síntomas asociados
como náusea, vómito, alteraciones visuales o auditivas, etc.
Entre los síntomas también se encuentran:
-
Cambios de ánimo y de conducta
-
Disminución del rendimiento escolar
-
Náuseas y vómito en proyectil secundario a hipertensión endocraneana
-
Cefalea aumenta gradualmente en intensidad y frecuencia
-
En los lactantes, la irritabilidad
-
Trastornos de la marcha, el equilibrio, la coordinación y los trastornos
visuales (síndrome cerebeloso)
-
Convulsiones
-
Alteraciones de los movimientos oculares y papiledema
-
Visión borrosa y falta de visión en el campo externo o ceguera total progresiva
-
Anorexia, ausencia de aumento de peso, aumento en el perímetro cefálico y
somnolencia
Tumor de Wilms
Tumor
maligno de las células del riñón que compromete más frecuentemente a uno de los
riñones, aunque también puede ser bilateral. Es el cáncer del riñón más común
en niños pequeños, siendo su mayor frecuencia entre los 2 y 3 años de edad. Es
el tumor que más se asocia a malformaciones congénitas musculoesqueléticas,
genitourinarias y oftálmicas.
La
manifestación clínica más típica (80% de los casos) es la palpación de una masa
abdominal asintomática, aumento en el volumen del abdomen, puede acompañarse de
dolor, hematuria, hipertensión, anemia, fiebre y constipación.
Tumor de células germinales
Son
neoplasias benignas o malignas que crecen en los ovarios o testículos o en
sitios extragonadales (región sacrococcígea, retroperitoneo, mediastino, cuello
y área pineal del cerebro). Son poco frecuentes y representan de 2 a 5% de
todos los cánceres de la niñez y adolescencia.
Tienen
dos picos de edad de presentación: antes de los 4 años y después de los 15
años, son raros entre los 5 y los 10 años. Se pueden asociar a testículos no
descendidos, con un riesgo 20 a 40 mayor que en la población normal. Cursan con
cuadros clínicos generales como fiebre, vómito, pérdida de peso, anorexia,
debilidad y amenorrea, que son los síntomas más frecuentes cuando la enfermedad
está avanzada.
Cuando
el tumor se localiza en ovario, el síntoma más común es dolor crónico, el cual
se convierte en dolor agudo cuando se presenta torsión del tumor. Además, se
puede palpar una masa que, si es de gran tamaño, produce constipación y
trastornos genitourinarios. Cuando se localiza en testículos se manifiesta como
una masa dura, poco dolorosa y puede confundirse con epididimitis.
Neuroblatoma
Es
el tumor sólido extracraneal más frecuente en la niñez, corresponde al 8 a 10%
de todos los cánceres en este grupo de población. La edad media de presentación
es a los 2 años (40 a 50% de los casos) y 88% ocurre antes de los 5 años de
edad. Tiene un alto grado de malignidad, y evoluciona rápidamente, con
metástasis tempranas en más de 50% de los casos.
Los
sitios donde el neuroblastoma hace metástasis con mayor frecuencia son huesos,
ganglios, médula ósea, hígado y piel.

Como
son tumores que pueden crecer en cualquier sitio de la cadena simpática, los
síntomas dependen de la región afectada:
•
En cabeza y cuello, se presenta ptosis, miosis y enoftalmos (síndrome de
Horner).
•
En tórax, la sintomatología es dolor en tórax posterior, disfagias, episodios
de tos rebeldes a tratamiento y síndrome de compresión de vena cava superior.
•
En abdomen, y en pelvis, puede manifestarse en aumento progresivo del volumen
del abdomen, masa abdominal palpable con o sin dolor a la palpación y en
alteraciones en el hábito urinario e intestinal, así como en el drenaje
linfático de los miembros inferiores.
•
En región paraespinal, puede ocasionar compresión medular.
Osteosarcoma
El
osteosarcoma y el sarcoma de Ewing son los tumores primarios más comunes en el
hueso. Extremadamente raro antes de los 5 años de edad, es mucho más frecuente
en adolescentes y adultos jóvenes.
El
osteosarcoma se encuentra más frecuentemente en sitios de crecimiento rápido
como las metáfisis de los huesos largos (p. ej. fémur distal, tibia proximal y
humero proximal), mientras que el sarcoma de Ewing tiene mayor incidencia en
los primeros 10 años de vida y afecta la diáfisis de los huesos largos y
planos. Ambos son más frecuentes en los hombres.
La
principal manifestación clínica del osteosarcoma es el dolor, al margen de que
haya o no antecedente de trauma, aumento de volumen de la zona afectada,
limitación funcional y fractura patológica.
Normalmente
no hay metástasis clínicas al momento del diagnóstico, pero todos tienen
metástasis microscópicas subclínicas, 90% en pulmones.
El
aspecto radiológico del hueso en la radiografía permite sospechar el tumor: imágenes
como reacción perióstica, neoformación ósea, imagen de sol naciente, osteolisis
y osificación de tejidos. El diagnóstico tardío empeora el pronóstico, el cual
está directamente relacionado al número y tamaño de las metástasis.
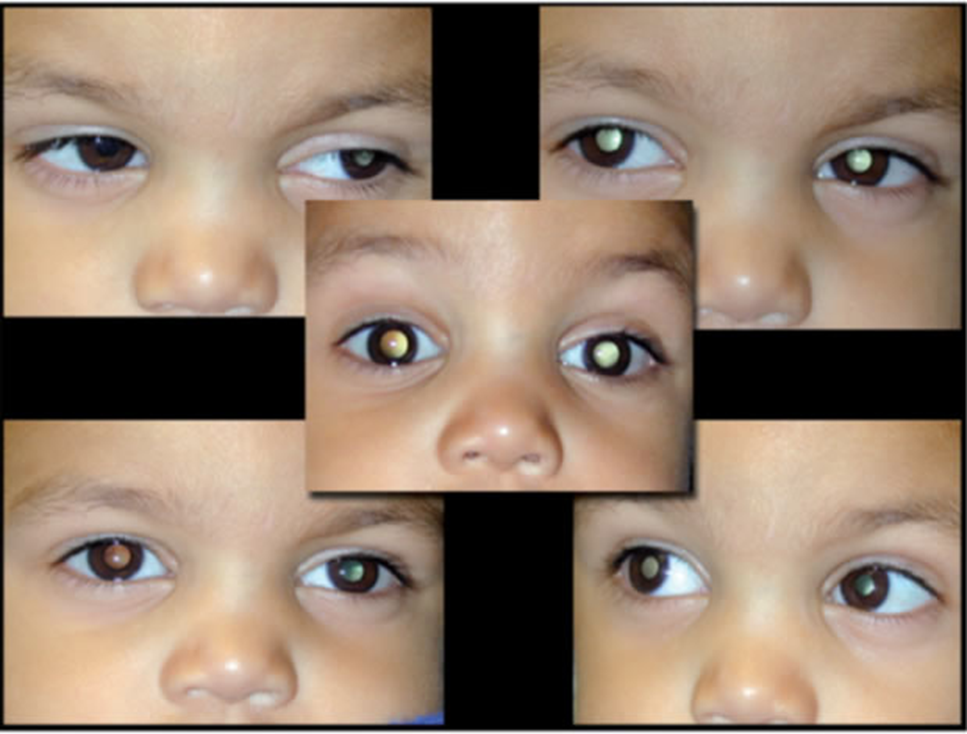
Retinoblastoma
El diagnóstico
definitivo se hace mediante un examen del fondo de ojo con pupilas dilatadas.
El factor pronóstico más importante tanto para la visión como para la sobrevida
o curación es el estadio en que se encuentre, por lo tanto, la detección precoz
es crucial para disminuir la morbilidad y mortalidad.
Es un tumor maligno
que se origina en las células neuroectodérmicas primitivas de la retina y
representa entre 2 y 4% de las neoplasias en niños, con mayor incidencia en
menores de 3 años y según las diferentes series ocupa del 5o al 9o lugar entre
los cánceres infantiles.
Tiene relación con
exposición a agentes infecciosos, en especial el adenovirus y el virus del
papiloma humano, y otros factores como la carencia de vitamina A y de folatos
en la dieta. Tiene un patrón de herencia autosómico.
Los signos y
síntomas:
- Leucocoria
(ojo blanco u ojo de gato). La leucocoria es la ausencia del reflejo rojo
normal de la retina cuando se ilumina con una luz, se manifiesta cuando el
tumor es grande y causa desprendimiento de la retina y es visible a través
de la pupila.
- Estrabismo,
dado que la pérdida de la visión central puede causar que el ojo afectado
se desvíe.
- Heterocromía
(diferente color de cada iris) y es secundaria a neovascularización del
iris.
- Proptosis
y perforación del globo ocular que lleva a la ceguera.
Rabdomiosarcoma
Tumor sólido de
gran malignidad que se origina de las células de la mesénquima embrionaria. Es
el sarcoma de tejidos blandos más común en menores de 15 años de edad, puede afectar
a todas las edades, pero 70% de los casos se presentan en los primeros 10 años
de vida, con una incidencia mayor en niños de 2 a 5 años y en el período
puberal de los 11 a los 15 años.
Los
rabdomiosarcomas tienen un comportamiento agresivo, con rápido crecimiento
local e invasión directa de las estructuras vecinas, así como diseminación por
contigüidad a través de las fascias y músculos.
El cuadro clínico
depende del sitio de presentación:
- Un
20% tienen lugar en el tracto genitourinario, principalmente en vejiga y
próstata. Los síntomas incluyen disuria, polaquiuria, hematuria y cuadro
de obstrucción de vías urinarias con dolor, oliguria e hidronefrosis.
Puede presentarse con sangrado vaginal y con frecuencia se palpa una
tumoración en la región pélvica y se observa una masa vaginal que se
prolapsa como un racimo de uvas. Los tumores paratesticulares son más
frecuentes en pospúberes y cursan con dolor escrotal unilateral y aumento
de volumen.
- En
alrededor de 19% se presentan en las extremidades, con aumento de volumen
del sitio afectado, enrojecimiento y dolor.
- Entre
35 y 40% ocurren en cabeza y cuello, con cuadros de disfonía, disfagia,
tumefacción de los tejidos afectados, sinusitis, secreción mucopurulenta
nasal, epistaxis, exoftalmos o protrusión de ojo. Un 25% de los casos de
rabdomiosarcoma en cabeza y cuello se localizan en la órbita, la mitad
suelen ser parameníngeos y el resto en cara, orofaringe, senos
paranasales, mucosa bucal, laringe, oídos y cuello.
¿Cómo Evaluar la Posibilidad de Cáncer en los Niños?
Aunque los signos y los síntomas dependen del
tipo de cáncer y de su localización, al menos un 85% de los cánceres
infantiles se asocian con los signos de alarma comunes con otras
enfermedades, que se presentan dentro de esta etapa de la vida.
Preguntar
- * ¿Ha tenido fiebre por más de
7 días y/o sudoración importante?
- * ¿Presenta recientemente
dolor de cabeza que ha ido en aumento?
- * ¿El dolor de cabeza
despierta al niño en la noche?
- * ¿Se acompaña el dolor de cabeza
de otro síntoma como vómito?
- * ¿Presenta dolores de huesos
en el último mes...?
- * ¿...que interrumpen
sus actividades?
- *¿...que
han ido en aumento?
- * ¿Ha presentado cambios como
pérdida de apetito, pérdida de peso o fatiga en los últimos 3 meses?
Observar, palpar y determinar
¿Ha tenido fiebre
por más de 7 días y/o sudoración importante?
* Presencia de
petequias, equimosis o sangrados
* Palidez palmar y/o
conjuntival grave
* Alguna anormalidad
en los ojos:
* Leucocoria
(ojo blanco)
* Estrabismo
que ha ido apareciendo
* Anirida
(falta de iris)
* Heterocromía
(ojos de diferente color)
* Hiferna
(sangre dentro del ojo)
* Proptosis
(ojo saltado)
* Presencia de signos
y síntomas neurológicos focales, de aparición aguda y/o progresiva:
* Debilidad
unilateral (de una de las extemidades o de un lado del cuerpo)
* Asimetría
física (facial)
* Cambios
en el estado de conciencia o mental (en el comportamiento, confusión)
* Pérdida
del equilibrio al caminar
* Cojea
por dolor
* Dificultad
para hablar
* Alteraciones en la
visión (borrosa, doble, ceguera súbita)
* Presencia de masa
palpable abdominal
* Hepatomegalia y/o
esplenomegalia
* Aumento de volumen
en alguna región del cuerpo (masa)
Primer paso
El primer paso para
el estudio de la fiebre de origen indeterminado, cuando se ha descartado
enfermedad infecciosa, es la realización de un hemograma y un frotis de
sangre periférica.
Si no se cuenta con
medios para estos exámenes y hay signos de cáncer, no se debe retrasar
la referencia del niño, debe realizarla inmediatamente
Signos que hacen sospechar malignidad y que sugieren una
evaluación profunda de las adenopatías
- Unilateralidad
(no obligatorio)
- Tamaño
mayor de 2,5 cm
- Ausencia
de características inflamatorias (sin dolor)
- Consistencia
dura y firme
- Ubicación
posterior o sobre el esternocleidomastoideo, en región supraclavicular
- Progresión
o ausencia de regresión en un plazo de 4 semanas •Ausencia de foco
infeccioso bucofaríngeo o cutáneo
- Adherencia
a planos profundos
Como regla, toda masa ganglionar sospechosa de
malignidad debe ser examinada por el oncohematólogo, quien decidirá si hay
que efectuar biopsia y elegirá el ganglio
¿Cómo clasificar la posibilidad de cáncer?
Hay 3 posibles
clasificaciones para el niño con cáncer:














No hay comentarios:
Publicar un comentario