ASMA
DEFINICION DE ASMA (https://www.youtube.com/watch?v=C7DTA-jYMfQ)
El asma es una enfermedad heterogénea usualmente
caracterizada por inflamación de la vía aérea.
Se define por la historia de síntomas respiratorios
como
-
Sibilancias
-
Dificultad
respiratoria
-
Opresión
torácica
-
Tos
Los síntomas varían en el tiempo e intensidad y se
acompañan de limitación variable al flujo espiratorio de aire y pueden
presentarse solos o en combinación.
Hay
diferentes tipos de asma con diferentes procesos fisiopatologicos
La
inflamacion cronica de la via aerea es frecuente, pero no necesariamente,
eosinofilica.
Los
sintomas se caracterizan por su variabilidad y carácter episdico y se acompañan
de obstrubcion (limitacion) tambien variable al flujo de aire.
Es la
enfemdad cronica mas frecuente en la infancia.
CAMBIOS MORFOLÓGICOS EN EL ASMA
MECANISMOS DE OBSTRUCCIÓN AL FLUJO DE AIRE EN ASMA
ETIOPATOGENIA DEL ASMA
-
ASMA
ALÉRGICA: al menos la mitad de
los casos tiene un mecanismo de sensibilización alérgica (el 80% en los niños)
y se pueden acompañar o no de eosinofilia.
-
ASMA
NO ALÉRGICA: los casos
restantes tienen mecanismos diferentes de sensibilidad alérgica pero como en el
caso de asma alérgica, se pueden acompañar o no de eosinofilia.
QUE TAN FRECUENTE ES EL ASMA
-
En
el mundo aproximadamente el 4.5% de la población.
-
En
Colombia:
o
1-4
años = 19%
o
5-17
años= 16.8%
o
18-59
años = 9.7%
o Global = 12.1%
FACTORES DE RIESGO PARA ASMA (https://www.youtube.com/watch?v=9hqWdO4usWA)
HUESPED
- - Sexo (menor de 20 años masculino, 20-40 años igual en ambos sexos y > 40 años predomina en el sexo femenino)
- - Obesidad IMC >30
- - Bajo nivel de escolaridad
- - Antecedente familiar de asma
PERINATALES
- - Preeclampsia
- - Parto pretérmino
- - Prematurez
- - Nacimiento por cesárea
- - Edad materna < 30 años: la suplementación con vitamina D disminuye el riesgo.
AMBIENTALES
- - Historia de enfermedad respiratoria < 16 años: 3-6 veces más riesgo, componente genético no mendeliano
- - Exposición
- - Tabaquismo y drogas ilícitas
- - Ocupación del paciente (exposición a químicos o humo)
- Acaros
- medio ambiente
- gatos
- polen, mohos
- humo
- onfecciones virales
- pelos, caspa
- aerosoles
- ejercicio extremo
- cambios emocionales
- contaminantes ambientales
- cambios de temperatura
- medicamentos
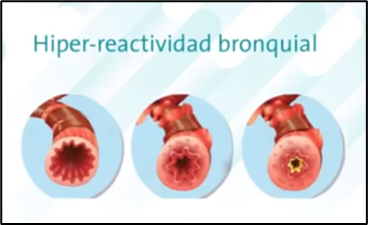
No todos los pacientes con factores de riesgo e
hiperreactividad bronquial desarrollan asma cerca del 20-50% son asintomáticos
y es fundamental aclarar si la hiperreactividad bronquial es la causante de la
sintomatología.
Se puede presentar en:
-
Rinitis
sin atopia 2:1
-
Rinitis
con atopia 3:5
-
Dermatitis
atópica 1/3
Tener en cuenta el entorno del paciente:
-
Sensibilidad IgE
-
Presencia
de alergenos (ácaros, polen, hongos, perros, gatos, animales de granja,
bacterias)
-
Infecciones
respiratorias (virus sincitial respiratorio, rinovirus, M. pneumoniae,
picornavirus, adenovirus (asma fatal))
-
Contaminación
ambiental y material particulado
DIAGNOSTICO (https://www.youtube.com/watch?v=dycfnNY4jks )
1.
Sospecha
clínica
2.
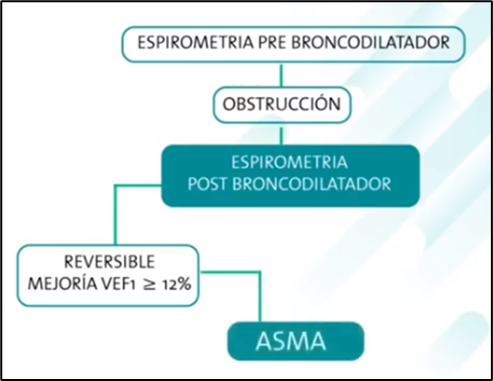
Confirmación
funcional (obstrucción bronquial reversible, espirometría con broncodilatador)
***Curso de corticoides: prednisona 1 mg/kg o
40 mg día por 10 días y repetir espirometría, si no hay mejoría considere otro
diagnóstico.
Obstrucción bronquial inducida por agentes o
condiciones que no producen obstrucción en sanos, debe realizarse prueba de
provocación bronquial:
- -
Ejercicio
- -
Metacolina
DIAGNOSTICO DIFERENCIAL
- -
EPOC
> 40 AÑOS
- -
Bronquiectasias
tiene secreción purulenta
- -
Traqueobroncomalacia
- -
Disfunción
de cuerdas bucales
- -
Reflujo
gastroesofágico
- -
Colapso
dinámico excesivo de la vía aérea
- -
Respiración
disfuncional
- -
Falla
cardiaca (ortopnea + disnea paroxística nocturna)
- -
Apnea
obstructiva del sueño
- -
Ansiedad
ESPIROMETRIA (https://www.youtube.com/watch?v=ylhMBEQcxlE)
Indicada si:
- -
Síntomas
sugestivos de asma
- -
Hallazgos
al examen físico que sugieren asma
- -
Recibe
tratamiento para asma sin explicación clara
- -
Para
monitorear el tratamiento
Contraindicada si:
- -
Preeclampsia
- -
Hipertensión
arterial no controlada PAM > 130 mmHg
- -
TEP
- -
Síndrome
coronario agudo
- -
Hemoptisis
reciente (menor a 1 semana)
- -
Aneurisma
aórtico > 6 cm
- -
Hipertensión
intracraneal
- -
Desprendimiento
agudo de retina
- -
Cirugías
recientes menor de 6 meses
- -
Infecciones
activas
- -
Arritmia
cardiaca
- -
Tirotoxicosis
Interpretación de resultados
Patrones espirométricos en asma:
No hay un patrón patognomónico, siempre se analiza la
espirometría en el contexto clínico del paciente.
- 1.
Patrón
normal con o sin respuesta al broncodilatador
- 2.
Patrón
obstructivo con respuesta significativa al B2 que normaliza la prueba
- 3.
Patrón
obstructivo con respuesta al B2 sin normalizar la prueba
- 4.
Patrón
obstructivo sin respuesta
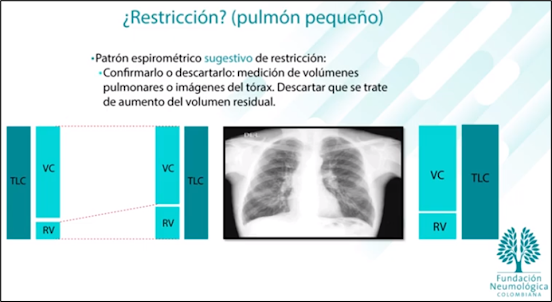
- 5.
Patrón
restrictivo
Otras pruebas diagnosticas (https://www.youtube.com/watch?v=OhXBe6cE2IM)
- -
Flujómetria
- -
Pruebas
de bronco provocación
- -
Fracción
exhalada de oxido nítrico (FENO)
- -
Algoritmo
diagnostico funcional
Si se encuentra > 20% variabilidad ayuda al diagnóstico de ASMA
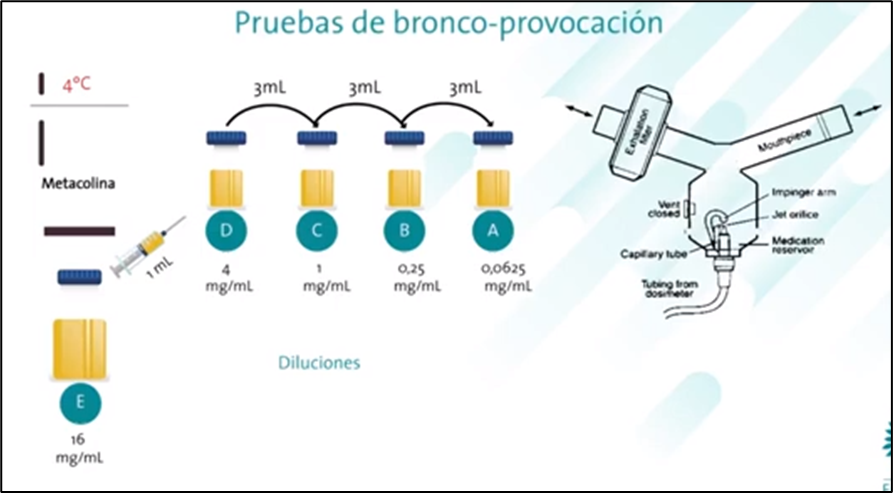
Pruebas de bronco provocación:
Estímulos directos:
- -
Células
efectoras (Musculo liso, células endoteliales, células secretoras)
- -
Obstrucción
de la vía aérea.
Estimulos
indirectos
- -
Células
efectoras (leucocitos, células neuronales)
- -
FEV1
< 75% del predicho
- -
Desaturación
en reposo
- -
Enfermedad
crónica
- -
Hipertensión
arterial o arritmia no controlada
- -
Aneurisma
de aorta
- -
Embarazo
Después del ejercicio se realiza espirometría en
varios momentos y si se obtiene una reducción > 10% se considera prueba
positiva.
- Prueba de metacolina o manitol contraindicado en:
- - FEV1 < 65% del predicho
- -
Incapacidad
de hacer una espirometría
- -
Infarto
o ACV en los último tres meses
- -
Aneurisma
de aorta
- -
Cirugía
reciente de ojo
- -
Hipertensión
arterial o arritmia no controlada
* Son pruebas sensibles para el diagnóstico perno
específicas y no requieren células inflamatorias para generar
broncoconstricción.
Fracción exhalada de óxido nítrico (FENO)
- -
Técnica
sencilla para niños (mayores de 5 años) y adultos
- -
Sin
contraindicaciones
- -
Recomendada
en el diagnostico de inflamación eosinofílica de la vía aérea
- -
Recomendado
para determinar la probabilidad de respuesta a los esteroides en individuos con
síntomas respiratorios crónicos posiblemente debido a inflamación de las vías
respiratorias
- -
Se
puede usar para apoyar el diagnostico de asma en situaciones en las que se
necesita evidencia objetiva
Fuentes de variación:
Aumento de niveles:
- -
Hojas
verdes (espinaca, regula, apio, remolacha y zanahorias)
- -
Cesación
tabáquica
- -
Sarcoidosis
- -
Fibrosis
quística
- -
Esclerosis
sistémica
Disminución de niveles:
- -
Tabaquismo
- -
Cafeína
- -
Ejercicio
reciente
- -
Falla
cardiaca
- -
Hipertensión
pulmonar
- -
Discinesia
ciliar primaria
- -
Hemorragia
alveolar
Que tratamiento recibe corticoides orales o inhalados,
si no recibe tratamiento se clasifica según guía GEMMA
2019, pero si recibe tratamiento se clasifica según el tratamiento guía GINA
2020.
PRUEBAS DE ALERGIA
Conjunto de pruebas realizadas para determinar el
agente desencadenante de una reacción alérgica.
IN VIVO
- -
PRICK
TEST
- -
INTRADERMICAS
- -
PARCHES
PARA DERMATITIS ATOPICA
PROVOCACIONES:
- -
Bronquial
- -
Nasal
- -
Conjuntival
- -
Oral
EVALUACION DE CONTROL DE TRATAMIENTO
Cuestionario TAI (evaluar adherencia al tto)
UN PACIENTE CONTROLADO ES
Cuando las manifestaciones del asma se pueden observar
en el paciente, se han reducido o eliminado mediante el tratamiento.
Control de síntomas recomendado por GINA
Se recomiendan las numéricas, ACQ evalúa la última
semana de síntomas y ACT evalúa las últimas 4 semanas.
TRATAMIENTO NO INHALADO
|
CORTICOIDES |
|
|
INHALADOS |
ORALES |
|
|
|
BRONCODILATADORES B2 AGONISTA |
|
|
ACCION CORTA SABA |
ACCION LARGA LABA |
|
|
|
ASOCIACIONES |
|
|
|
|
|
BRONCODILATADORES B2 AGONISTA |
|
|
ACCION CORTA SABA |
ACCION LARGA LABA |
|
|
|
BRONCODILATADORES
ANTICOLINERGICO |
|
|
ACCION CORTA SAMA |
ACCION LARGA LAMA |
|
|
|
ANTILEUCOTRIENOS |
|
* Uso como segunda opción cuando EA por CI o mala
técnica
|
|
1 Opción |
ICS/LABA (Dosis
baja) |
ICS/LABA a
necesidad |
ICS/LABA a
necesidad |
Dosis alta de
ICS + ARLT o LAMA |
|
|
2 Opción |
ICS/SABA |
ICS/SABA a
necesidad |
ICS/LABA a
necesidad + SABA a necesidad |
Terapía
biológica
Termoplastia
bronquial
|
|
|
3 Opción |
SABA a
necesidad |
ARLT diario |
ICS/ARLT |
OCS |
|
|
Rescate |
|
SABA |
|
TIOTROPIO |
|
|
|
PASO 1 |
PASO 2 |
PASO 3 |
PASO 4 |
PASO 5 |
|
|
Menos de dos episodios por mes |
Mas de dos episodios por mes
pero no diario |
|
|
|
CUANDO ESCALONAR O DESESCALONAR EL TRATAMIENTO
En etapa 5 el único LAMA aprobado es tiotropio que
logra reducir las exacerbaciones.
DESESCALONAMIENTO 50%
Combinación:
·
Budesónida
/ formoterol 72 mcg (dosis máxima) = 320/9 à 160/4.5
·
Beclometasona
/ formoterol 48 mcg (dosis máxima) por dos semanas y retomar a la dosis de
mantenimiento
·
Fluticasona/
salmeterol 500/50 cada 12 h dosis max reducir a 250/50
Importante:
Antes de escalar evalúe causa de no control
- -
Técnica
inhalatoria
- -
Poca
adherencia al tratamiento
- -
Comorbilidades
- -
Exposición
a desencadenantes
- -
Si
se logra control al menos en tres meses considere desescalar 25-50%
CUANDO REMITIR UN PACIENTE A NEUMOLOGIA
(https://www.youtube.com/watch?v=FOpFpMStJpw)
Remitir en caso de:
- -
Duda
diagnostica
- -
Complicaciones
- -
Falta
de respuesta al tratamiento
- -
Situaciones
especiales
ASMA GRAVE (https://www.youtube.com/watch?v=RT_hHDYhsiY)
Definición:
Es la que requiere esteroides inhalados en dosis
altas corticoides sistémicos mas del 50%
de los días en el ultimo año para lograr y mantener el estado de control (o que
pierde el control si se reduce esta dosis) o permanece no controlado a pesar de
ese tratamiento (GINA escalón 5 o escalón 4 no controlado (lo que significa que
debe ir a 5) y esto no se debe a factores diferentes al asma misma (el control
y manejo de otros factores es óptimo).
- -
ACQ
> 1.5
- -
ACT
< 20
Causa:
- -
Factores
diferentes al asma:
mala técnica inhalatoria, falta de adherencia, comorbilidades no controladas,
mal control ambiental u otro diagnóstico.
- -
Factores
inherentes al asma misma.
¿Qué es
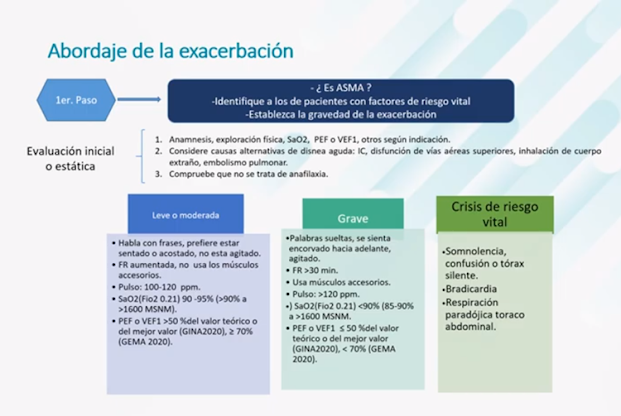
una crisis de asma y cómo se clasifica? pendiente editar


























































































No hay comentarios:
Publicar un comentario